ورم وعائي الفراولة
ورم وعائي الفراولة
ورم وعائي الفراولة
ورم وعائي الفراولة (وحمة الفراولة، ورم وعائي) ، المعروف أيضًا باسم ورم وعائي شعري أو ورم وعائي بسيط، هو الورم الحميد الأكثر شيوعًا عند الأطفال حديثي الولادة، ويتكون بشكل أساسي من الشعيرات الدموية والأوردة الصغيرة.
المسببات والتسبب في المرض: المسببات والأصل الخلوي للأورام الوعائية الفراولة غير واضحة. قد تنشأ الخلايا من أنسجة المشيمة، والخلايا السلفية البطانية، والخلايا الجذعية الوسيطة. قد يكون السبب هو أنه أثناء التطور الجنيني، لا تتصل الأنسجة التي تتطور إلى أوعية دموية بالجهاز الوعائي الطبيعي وتبقى في الجلد السطحي، وتتطور إلى أورام وعائية. بما أن الأورام الوعائية شائعة عند الرضع المبتسرين أو منخفضي وزن الولادة، فمن المتوقع أن تكون الأورام الوعائية مرتبطة بالنمو الجنيني غير الناضج.
المظاهر السريرية تظهر الأورام الوعائية عادة بعد شهر واحد من الولادة، مع نسبة أعلى عند الإناث (ثلاثة أضعاف الذكور). هذه الحالة أكثر شيوعًا بين القوقازيين. 80% من الأورام الوعائية الفراولة هي أورام منفردة، 60% تؤثر على الرأس والرقبة، 20% الجذع (خاصة حول فتحة الشرج والفرج)، و55% الأطراف. يمكن أن تشمل الجلد والأغشية المخاطية والأنسجة الرخوة الأخرى مثل الكبد والجهاز الهضمي والحنجرة والجهاز العصبي المركزي والبنكرياس والمرارة والغدة الصعترية والطحال والغدد الليمفاوية والرئتين والمثانة والغدد الكظرية. تختلف الأورام الوعائية في الشكل، حيث تظهر على شكل قبة، أو مدورة، أو لويحات، أو ورم، أو مزيج منها. في البداية تكون بقع حمراء، ثم تكبر بسرعة، وتتوقف عن النمو عند عمر سنة أو سنتين، ثم تتراجع ببطء. تعتمد خصائص النمو على حجم الورم وعمقه وشكله وملمسه. سميت على أنها تشبه الفراولة، يمكن للأورام الوعائية أن تؤثر على الجلد والأنسجة تحت الجلد والعضلات، ولكنها عادة لا تغزو العظام. يمكن للأورام الوعائية في الجلد أو العضلات أن تلحق الضرر بالأوعية الدموية، مما يؤدي إلى التهابات ثانوية أو تقرحات.
خلال المرحلة التكاثرية، قد تتقرح الأورام الوعائية (5-11٪) وتصاب بالعدوى، خاصة في المناطق المعرضة للاحتكاك مثل الأرداف أو المنطقة المحيطة بالشرج. الأورام الوعائية المتقرحة تنزف بسهولة. يمكن أن تشمل الأورام الوعائية الكبيرة العظام الكامنة، مما يسبب تشوهًا. غالبًا ما تشوه الأورام الوعائية في طرف الأنف غضروف الأنف، ويمكن أن تؤثر الأورام الوعائية في الجفن على الرؤية. الأورام الوعائية الكبيرة يمكن أن تعيق المسالك الهوائية وتضعف التنفس.
قد يكون للأورام الوعائية العميقة جلد يغطيها بشكل طبيعي. يعتمد اللون على العمق: تظهر البقع السطحية باللون الأحمر الفاتح أو القرمزي، في حين أن الألوان العميقة تكون أرجوانية أو زرقاء أو بلون اللحم، وغالبًا ما تكون مع تمدد شعري مشع وأوردة سطحية.
تتكون الأورام الوعائية من خلايا بطانية متجمعة ومتكاثرة، وعادةً ما تمر بمراحل النمو والانحدار التلقائي. عند الولادة، تنمو بسرعة، خاصة خلال الأشهر الثلاثة إلى الستة الأولى. يبدأ التراجع الطبيعي في عمر 6 إلى 12 شهرًا، حيث يتراجع 50% من الأورام الوعائية لدى الأطفال عند سن 5 سنوات ومعظمها عند سن 9 سنوات.
المظاهر المرضية
خلال مرحلة النمو، تظهر الشعيرات الدموية المتكاثرة والخلايا البطانية المتكاثرة بشكل ملحوظ. هذه الخلايا كبيرة الحجم، مدورة بشكل غير منتظم أو بيضاوية، مع السيتوبلازم اليوزيني الشاحب ونواة بيضاوية غير منتظمة. تشكل الخلايا البطانية حبالًا أو مجموعات صلبة ذات تجويف صغير وغير واضح. في مرحلة النضج، تتوسع بعض الشعيرات الدموية بشكل كبير، وفي مرحلة الانحطاط، تتعرض الشعيرات الدموية للتحلل ثم التليف لاحقًا.
التشخيص والتشخيص التفريقي
يعتمد التشخيص على ظهور كتل ناعمة سريعة النمو، حمراء داكنة أو حمراء زاهية، تشبه الفراولة والتي تظهر بعد أسابيع قليلة من الولادة، وتنمو بسرعة خلال بضعة أشهر، وتبدأ في التراجع عند عمر سنة أو سنتين. إذا كان التشخيص غير واضح، يمكن أخذ عينات الأنسجة لصبغها الروتيني والخاص (على سبيل المثال، عامل نمو الخلايا الليفية الأساسية، عامل نمو بطانة الأوعية الدموية). يجب أن يشمل التشخيص التفريقي ما يلي:
- صبغة بورت واين (PWS) : بقع حمراء زاهية قابلة للضغط لا تبرز من الجلد، وتظهر عادة عند الولادة ولا تتراجع. من الناحية المرضية، يُلاحظ تمدد الشعيرات الدموية دون تكاثر الخلايا البطانية.
- الورم الوعائي الكهفي : أورام مرتفعة حمراء أو أرجوانية زاهية تنضغط وترتد، وعادةً ما تظهر عند الولادة ولا تتراجع. تشمل التغيرات المرضية العديد من المساحات المملوءة بالدم بأحجام مختلفة في الأدمة أو الأنسجة تحت الجلد، المبطنة بطبقة واحدة من الخلايا البطانية، دون تكاثر ملحوظ للخلايا البطانية.
علاج
- العلاج العام : تتراجع معظم الأورام الوعائية في الفراولة تلقائيًا ولا تحتاج إلى علاج. تستهدف العلاجات التقليدية الآفات المعقدة مثل القرح أو الالتهابات أو النزيف المتكرر أو تشوه الوجه أو الضعف الوظيفي (مثل التنفس أو الأكل أو الإفراز). قد يطلب الآباء أيضًا العلاج لأسباب تجميلية.
- دواء :
- الأدوية عن طريق الفم :
- الستيروئيدات القشرية السكرية : فعالة في علاج 30-60% من الأورام الوعائية، ولها تأثيرات سريعة وكبيرة. يتم إعطاء بريدنيزون عادةً بجرعة 2-3 ملجم/(كجم·يوم) ويتم تقليلها مع انكماش الورم، على مدى 4-6 أسابيع. الآثار الجانبية ضئيلة ويمكن عكسها عند التوقف. إذا لم تكن فعالة، فإن زيادة الجرعة إلى 5-6 مجم/(كجم·يوم) قد يحفز نمو الورم. نظرًا لأن الأورام الوعائية يمكن أن تنمو لمدة تتراوح بين 6 و12 شهرًا، فإن التوقف المبكر عن العلاج يمكن أن يؤدي إلى تكرار العلاج. النظام الآخر هو جرعة أولية من 3-5 ملجم/(كجم · يوم) لمدة 2-4 أسابيع، يتبعها علاج يومي بديل، مع مضاعفة الجرعة اليومية، ثم تقليلها تدريجيًا على مدى أسبوعين. إذا لم تنمو الآفات، يتم تقليل البريدنيزون بمقدار 5 ملغ كل أسبوعين، لمدة دورة إجمالية مدتها 6-12 شهرًا، مع مراقبة الآثار الجانبية الجهازية.
- الإنترفيرون : علاج الخط الثاني الذي يثبط العضلات الملساء الوعائية والخلايا البطانية الشعرية، وبالتالي يثبط تكوين الأوعية. يجب مراقبة وظائف الكبد وتعداد الدم أثناء العلاج. الاستخدام طويل الأمد قد يسبب مضاعفات في الغدة الدرقية والعصبية.
- العلاج الموضعي : يتم حقن العوامل المصلبة في قاعدة الورم الوعائي أسبوعيًا أو كل أسبوعين، بمعدل 0.1-0.5 مل لكل جلسة، وتظهر فعاليتها بعد عدة علاجات. تشمل عوامل التصلب الشائعة محلول مورهات الصوديوم 5% أو محلول كبريتات 1-10%.
- الأدوية عن طريق الفم :
- العلاج الجراحي : يتم أخذ الاستئصال الجراحي بعين الاعتبار عندما يشكل النمو السريع مخاطر كبيرة، مثل النزيف أو تلف الهياكل الطبيعية للرأس والرقبة. الجراحة مخصصة للآفات التي تهدد الحياة أو تلك التي تؤثر بشدة على الوظائف الفسيولوجية أو تسبب ضائقة نفسية كبيرة. يمكنه إزالة الندبات الضامرة أو التكاثرية، والجلد المترهل، والأنسجة الدهنية الليفية المتبقية في مرحلة الانحدار، مما يقلل من خطر النزيف.
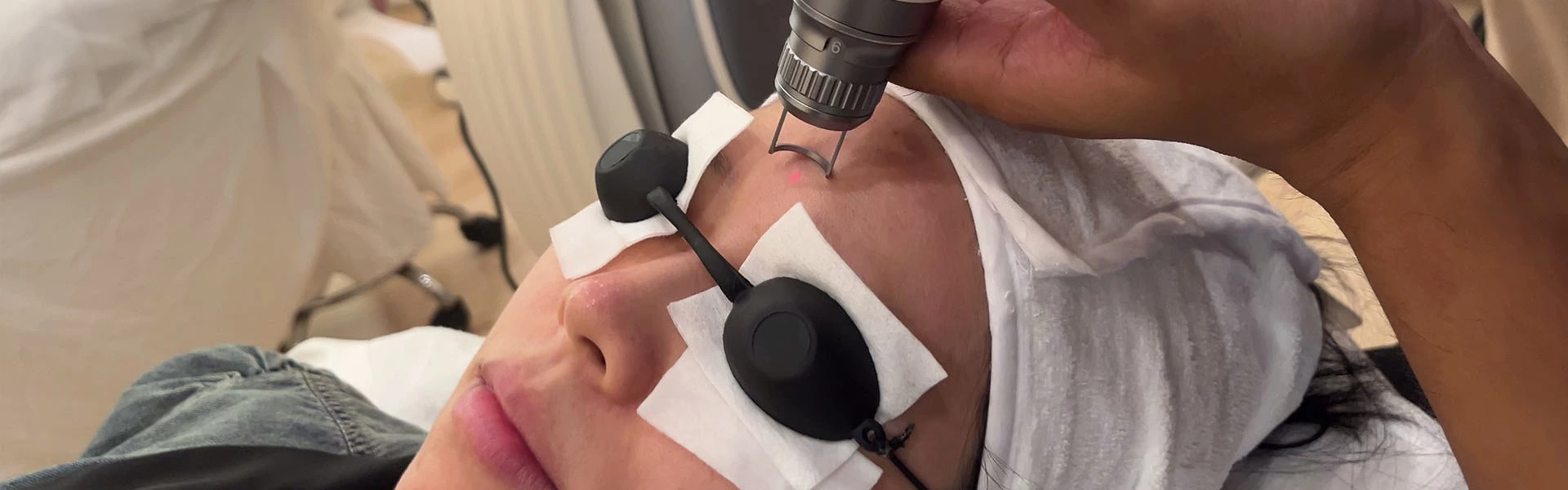
- العلاج بالليزر :
- أجهزة الليزر الرئيسية : فعالة في كل من مرحلتي النمو والانحدار، ويجب أن يخترق الليزر الأوعية الدموية العميقة (0.6-1.2 ملم لليزر 585 نانومتر) بطاقة كافية (أكثر من 6جول/سم²) ومدة نبضة طويلة (0.5-10 مللي ثانية).
- ليزر الصبغة النبضي المضخ بالمصباح الوامض (PDL، 585 نانومتر و595 نانومتر) : يُستخدم بشكل شائع في علاج الأورام الوعائية السطحية، ويمكنه إبطاء أو إيقاف الانتشار وتسريع الانحدار بأمان وخصوصية عالية. بالنسبة للآفات العميقة، قد يكون من الضروري تكرار العلاجات الموضعية. يمكن استخدام ضغط الزجاج لتفريغ الأوعية السطحية، مما يسمح باختراق أعمق قبل إزالة الزجاج وعلاج الآفات السطحية. PDL فعال في علاج الأورام الوعائية المتقرحة، حيث يشفي 70% من القرحات خلال أسبوعين بعد علاج واحد. كثافة الطاقة النموذجية غير فعالة للأورام الوعائية العقدية القديمة والبسيطة، وهي 6.0-6.5جول/سم²، مع تداخل موضعي بنسبة 10-15%. نقاط نهاية العلاج هي سواد موحد للآفة، مع فترات 2-4 أسابيع. يفضل العلاج المبكر. تشمل الآثار الجانبية الوذمة والفرفرية (تدوم من 7 إلى 14 يومًا)، وتغيرات مؤقتة في التصبغ، وتندب سطحي.
- Nd Laser : يخترق 2-8 مم، وهو مناسب للأورام الوعائية العميقة وغير المباشرة، ولكن الامتصاص غير المحدد يمكن أن يسبب آثارًا جانبية مثل الوذمة والتندب. يعتبر التبريد والحماية المناسبين للبشرة أمرًا بالغ الأهمية.
- الليزر ثنائي الطول الموجي : يعمل الانبعاث المتسلسل لـ PDL و Ndlasers النبضي الطويل على تحسين الفعالية وتقليل مخاطر البرفرية والتندب.
- ليزر ثاني أكسيد الكربون : يمكن استخدام ليزر ثاني أكسيد الكربون فائق النبض لاستئصال الأورام الكبيرة ولكن لا يُنصح به لعلاج الأورام الوعائية الجلدية بسبب خطر التندب.
- الضوء النبضي المكثف (IPL) : يعتبر IPL غير المتماسك وواسع النطاق فعالاً في علاج الأورام الوعائية، مع مرشحات شائعة الاستخدام عند 550 نانومتر/560 نانومتر/570 نانومتر/590 نانومتر. نبضات مزدوجة أو ثلاثية مع مدة نبض 3-6 مللي ثانية وتأخير نبض 30-50 مللي ثانية، وكثافة الطاقة المعدلة، وفترات العلاج من 2-4 أسابيع.
- العناية بالبشرة بعد الليزر : اتبع نفس الأساليب المتبعة مع بقع النبيذ.
- أجهزة الليزر الرئيسية : فعالة في كل من مرحلتي النمو والانحدار، ويجب أن يخترق الليزر الأوعية الدموية العميقة (0.6-1.2 ملم لليزر 585 نانومتر) بطاقة كافية (أكثر من 6جول/سم²) ومدة نبضة طويلة (0.5-10 مللي ثانية).
Source: ورم وعائي الفراولة

 ليزر Ciellulu - مورد جهاز الوجه
ليزر Ciellulu - مورد جهاز الوجه